La valve mitrale
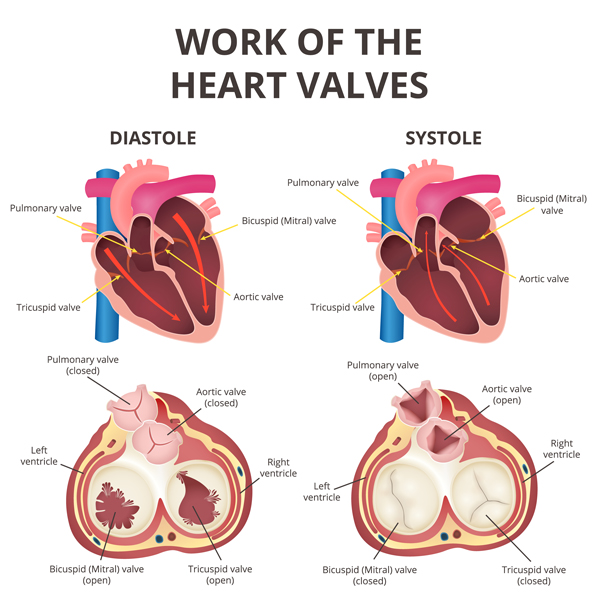
Le cœur dispose de quatre valves. La valve mitrale se trouve du côté gauche du cœur, entre le ventricule gauche et l’oreillette gauche. Elle se compose d’un voile constitué du feuillet mitral antérieur (avant) et du feuillet mitral postérieur (arrière), lesquels sont ouverts au moyen de cordages tendineux et de muscles papillaires.
La valve fonctionne à l’instar d’une soupape et s’ouvre durant la phase de remplissage du ventricule gauche. Cela permet ainsi l’afflux de sang riche en oxygène depuis l’oreillette gauche et les veines pulmonaires vers le ventricule gauche. Lorsque la valve se ferme au début de la phase d’éjection, le ventricule gauche pompe le sang oxygéné dans tous les organes du corps.
Pathologies de la valve mitrale
La valve mitrale se compose des deux feuillets, de leur attache, des cordages tendineux qui sont fixés aux prolongements musculaires du ventricule, les muscles papillaires, et de l’anneau mitral. Les pathologies de la valve mitrale peuvent toucher tous ces éléments.
Dans l’insuffisance mitrale, la valve présente une incontinence. Un reflux de sang se produit alors du ventricule gauche dans l’oreillette gauche . Ce reflux entraîne une dilatation de l’oreillette gauche et, dans les formes sévères, une dilatation du ventricule gauche. La surcharge du ventricule gauche se traduit ensuite par une insuffisance cardiaque.
Une insuffisance mitrale peut avoir différentes causes :
- Une insuffisance mitrale ischémique en raison de troubles de la vascularisation du myocarde
- Une insuffisance mitrale par infarctus du myocarde lié à une déchirure des cordages tendineux ou des muscles papillaires
- Une insuffisance mitrale relative en présence d’une dilatation du ventricule gauche
- L’insuffisance mitrale liée à des altérations structurelles des feuillets (par ex., un prolapsus ou une proéminence, une calcification des feuillets donnant lieu à une incapacité conditionnelle de fermeture de la valve mitrale).
- La destruction de la valve mitrale par une endocardite ou inflammation
La sténose mitrale (rétrécissement) est due à des altérations inflammatoires ou dégénératives des feuillets et des cordages tendineux. La transformation du tissu des feuillets et les calcifications accrues entraînent une perte d’élasticité et de mobilité des valvules. L’ouverture insuffisante de la valvule se traduit par un pompage plus difficile du sang de l’oreillette cardiaque vers le ventricule cardiaque. Le sang est refoulé dans le poumon, et le corps n’est plus assez alimenté en oxygène.
La cause la plus fréquente de la sténose mitrale est le rhumatisme articulaire aigu ou fièvre rhumatismale en bas âge, lequel peut survenir après des infections à streptocoques de la cavité pharyngienne. Les altérations inflammatoires des valvules cardiaques ne deviennent, en général, pertinentes qu’à l’âge adulte.
Tableau clinique
Insuffisance mitrale :
Les formes légères sont le plus souvent asymptomatiques. Ce n’est que lorsque la valve mitrale est durablement endommagée que des troubles tels que la détresse respiratoire à l’effort, les toux nocturnes, les douleurs cardiaques, les troubles du rythme cardiaque et l’asthénie. Il n’est pas rare que le premier symptôme à apparaître soit la tachycardie ou l’arythmie lorsqu’une fibrillation auriculaire est un signe avant-coureur de la valvulopathie. La fièvre rhumatismale peut se compliquer en insuffisance mitrale, même chez les patients plus jeunes, même si cette pathologie est le plus souvent observée chez les patients plus âgés.
Sténose mitrale :
Dans la sténose mitrale, les patients souffrent souvent d’une détresse respiratoire à l’effort, toussent durant la nuit et se plaignent d’une diminution de leurs capacités physiques. Viennent parfois s’y ajouter des douleurs cardiaques et des troubles du rythme cardiaque. La pathologie survient plus fréquemment chez les femmes que chez les hommes.
S’il présente l’un des symptômes ci-dessus, le patient doit consulter son médecin généraliste ou son cardiologue. L’auscultation du cœur et la mesure de la tension artérielle peuvent confirmer les premiers soupçons.
L’échocardiographie permet ensuite de préciser très rapidement l’état des valvules, en particulier celui de la valve mitrale. Parmi les autres examens indispensables figurent l’électrocardiogramme, la radiologie du thorax et, dans certaines circonstances, notamment chez les patients plus âgés, un cathétérisme cardiaque.
Traitement :
La détermination du moment et du type d’intervention chirurgicale au niveau de la valve mitrale dépend d’une série de facteurs :
- Âge
- État du cœur, troubles et asthénie
À l’instar de troubles importants, une baisse du volume d’éjection du ventricule gauche sous 60 % ou une dilatation du ventricule gauche est associée à un risque de mortalité significativement plus élevé dans le cadre d’une chirurgie valvulaire mitrale. À l’inverse, les patients présentant une bonne fonction de pompage et peu de troubles avant l’intervention ont un taux de survie considérablement plus élevé immédiatement après la chirurgie valvulaire mitrale et à long terme. C’est pourquoi, en cas de fuite mitrale importante, la chirurgie est déjà recommandée alors que le patient ne ressent encore aucune douleur ou qu’il n’en ressent que de faibles.
- Présence de troubles du rythme cardiaque (par ex., tachycardie ou arythmie)
- Présence concomitante d’une pathologie des vaisseaux coronaires ou d’une autre valvule cardiaque
- Nature et degré de la valvulopathie, fonction de pompage du ventricule gauche et sa taille
- Tension artérielle dans l’artère pulmonaire
- Présence de comorbidités pulmonaires (par ex., asthme) ou rénales
- Inflammations de la valvule cardiaque
Chirurgie conservatrice ou de remplacement valvulaire ?
À l’aide d’une échocardiographie (échographie du cœur), il est aujourd’hui possible de diagnostiquer et d’évaluer précocement la fonction de la valve mitrale et la cause d’une fuite ou d’un rétrécissement.
Plastie de la valve mitrale
En présence d’une insuffisance mitrale, il est possible de réparer la valve mitrale dans la plupart des cas (plastie de la valve mitrale).
Le maintien de la valve cardiaque du patient a quelques avantages par rapport au remplacement. La tendance à la formation de caillots est faible après une reconstruction, dès lors que le rythme cardiaque est stable. On ne constate pas de thromboses valvulaires. Le risque d’endocardite est considérablement plus faible qu’après l’application d’une prothèse mécanique ou biologique (environ 0,2 % par an). Le risque opératoire est, dans la plupart des cas, plus faible pour la reconstruction que pour le remplacement valvulaire. La durée de vie de la valve mitrale reconstruite dépend de certaines spécificités anatomiques liées à la déficience valvulaire. Si seul le feuillet postérieur est touché, la durée de vie est plus longue que pour un remplacement.
Souvent, seuls les résultats de l’échocardiographie transœsophagienne pratiquée durant l’intervention chirurgicale et l’évaluation de la valve mitrale à cœur arrêté permettent de déterminer de façon définitive si la valvule doit être reconstruite ou remplacée. L’opérateur vous informera en détail à cet égard avant l’intervention et abordera avec vous toutes les options.
Remplacement de la valve mitrale
En cas de remplacement valvulaire, il est possible d’appliquer une valvule mécanique ou biologique.
La valve mitrale mécanique dure quasi indéfiniment, mais nécessite la prise disciplinée d’anticoagulants une vie entière. Chez les patients minces, on peut entendre un claquement de la valve mitrale.
La valve mitrale biologique (tissu biologique de porc ou de bœuf) présente un avantage : la prise d’anticoagulants n’est nécessaire que pendant les trois premiers mois suivant l’intervention. Les valvules sont silencieuses, mais se calcifient lentement au fil du temps. C’est pourquoi elles ont une durée de vie limitée (environ 10 à 15 ans). Par la suite, une nouvelle intervention est nécessaire.
En raison de la durée de vie limitée, la valve biologique est préférée chez les patients à un âge avancé. Chez les patients plus jeunes, une valve mitrale mécanique est recommandée lors d’un remplacement valvulaire.
Procédure chirurgicale :
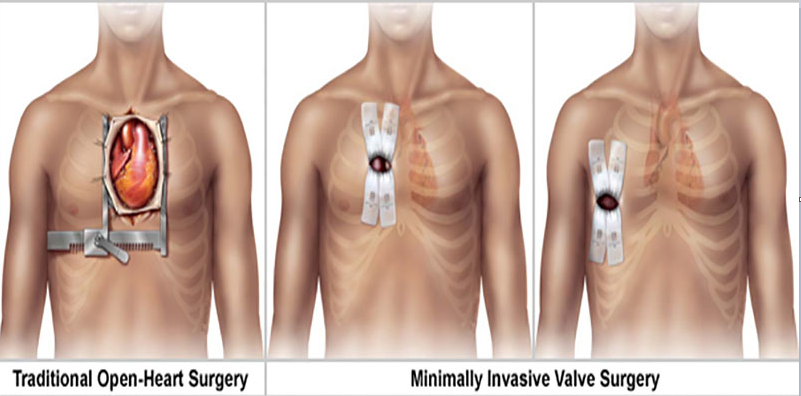
La sternotomie médiane, qui nécessite de sectionner le sternum par le milieu, constitue la voie d’accès standard au cœur. Les deux moitiés du sternum ainsi que le gril costal sont séparés à l’aide d’un écarteur mécanique afin de pouvoir accéder au cœur et aux vaisseaux proches de celui-ci par l’avant. Au terme de l’intervention, les deux moitiés osseuses de sternum sont fixées à l’aide de cerclages en fil d’acier. En règle générale, le sternum est de nouveau stable deux à trois mois après l’intervention.
Cette voie d’accès est préconisée pour toutes les chirurgies cardiaques, notamment pour les interventions au niveau de la valve mitrale, et permet d’atteindre toutes les zones du cœur et les grands vaisseaux proches de celui-ci. Elle présente cependant quelques inconvénients. En cas de trouble de la coagulation, le sternum sectionné peut occasionner une perte de sang considérable. Une infection du sternum est possible, et des troubles de la cicatrisation osseuse ont été observés, notamment chez les patients souffrant d’ostéoporose. Dans de rares cas, des douleurs peuvent survenir au niveau du sternum ou du thorax, même plusieurs mois après l’intervention. La cicatrice résiduelle est longue et peu avantageuse d’un point de vue esthétique.
L’intervention minimalement invasive (Minimally Invasive Mitral Valve Surgery ou MIMVS) se distingue principalement de la chirurgie classique, car elle emprunte une autre voie d’accès. Une incision de 5 à 7 cm environ au niveau de la paroi thoracique latérale droite suffit. Il est ainsi possible de conserver le sternum osseux, lequel est sectionné lors de l’intervention classique. La visualisation des structures internes est réalisée par vidéoscopie, sur un écran, à l’aide d’un endoscope épais, en forme de barre, d’un diamètre de 5,5 mm seulement. L’endoscope est mobile dans la cage thoracique et peut être rapproché de la structure à visualiser. L’image est ainsi excellente. Toute l’équipe peut suivre l’intervention. Par ailleurs, il est possible de réaliser un enregistrement et de documenter les différents clichés ou les étapes de l’intervention. Le raccordement à l’appareil de circulation extracorporelle (CEC) est effectué en pratiquant une autre petite incision à l’aine. Les douleurs liées aux plaies décroissent dès le troisième jour après l’intervention. Un effort physique illimité peut être déployé deux semaines seulement après l’intervention, car la stabilité de la cage thoracique n’est pas menacée. D’un point de vue esthétique également, l’intervention minimalement invasive présente des avantages, particulièrement chez les patientes.
Cette voie d’accès est possible pour la chirurgie de la valve mitrale, de la valve tricuspide et du septum auriculaire, ainsi que contre les troubles du rythme cardiaque.
Si l’indication pour une chirurgie de la valve mitrale a été établie conjointement par le cardiologue et le chirurgien cardiaque, et après consultation avec son chirurgien cardiaque, le patient sera convoqué au service de pré-hospitalisation environ

une semaine avant son intervention. Ici, il apprendra à connaître l’INCCI et ses services, on lui donnera des explications sur son séjour hospitalier et si besoin, des examens supplémentaires pourront être réalisés. Le patient rencontrera également un médecin anesthésiste, qui l’informera sur le déroulement de l’anesthésie, la suite de l’intervention et son séjour aux soins intensifs. L’anesthésiste fera une évaluation anesthésique qui sera documentée. Au même moment on décidera si certains médicaments, comme les anticoagulants, devront être arrêtés avant l’intervention chirurgicale.
Le jour avant son intervention et en fin d’après-midi, le patient se rendra à l’INCCI au service des soins normaux.

Il sera hospitalisé, le déroulement des procédures lui sera encore une fois expliqué et il sera préparé pour son intervention cardiaque du lendemain.
Au cours de la soirée, le chirurgien cardiaque passera voir son patient et il lui parlera de l’opération. Toutes les informations concernant l’intervention lui seront fournies et le chirurgien pourra répondre à toutes ses questions.
Le jour de l’intervention le patient sera réveillé tôt, il sera préparé pour son intervention et emmené au bloc opératoire.
L’anesthésiste viendra faire son anesthésie, l’intervention se déroulera dans une des 3 salles opératoires de l‘INCCI.

Après son intervention, le patient sera transféré, généralement encore endormi, au service des soins intensifs où il sera étroitement surveillé et où son réveil pourra se faire en douceur. L’extubation, c’est-à dire l’enlèvement du tube respiratoire de l’anesthésie, se fait assez rapidement à l’INCCI et le patient sera bientôt éveillé.
Les TAVI peuvent, en général, se faire sans intubation et sans anesthésie générale. Si tout se passe bien, le patient restera une nuit aux soins intensifs et sera transféré le lendemain au service soins-intermédiaire. Ce service soins-intermédiaires est un service de soins intensifs légers qui dispose de bons moyens de surveillance et où le patient pourra être mobilisé et sorti de son lit. Dès que le patient ne reçoit plus de médicaments par voie intraveineuse et qu’il aura acquis une meilleure indépendance, il retournera aux soins normaux.
Sa sortie est planifiée après 7-10 jours. Selon sa récupération, le patient pourra être transféré vers un autre hôpital, il pourra retourner chez lui, ou bien il peut être envoyé vers un centre de rééducation. La rééducation peut se faire en ambulant, près de chez lui, ou bien le patient peut être admis dans un centre de rééducation. Généralement son séjour en centre de rééducation durera environ 3 semaines, jusqu’à ce qu’il aura retrouvé son indépendance. Le parcours postopératoire après TAVI est similaire mais se passe beaucoup plus rapidement.
Après 2 mois, le chirurgien invite son patient à revenir en consultation du groupe de chirurgie cardiaque afin d’évoluer sa récupération et sa guérison. Si tout se passe bien, on pourra conclure la thérapie.
Dans la plupart des cas, une opération sur la valve mitrale est réalisée lorsque le patient présente une gêne des symptômes en relation avec la maladie de la valve. Le but de l’intervention est de soulager ou d’éliminer ces inconforts. Cependant il existe une indication pronostique, lors de laquelle on décide d’opérer pour éviter que le patient ait à subir d’autres problèmes. Dans ces cas, le patient ne présente souvent pas de symptômes avant l’intervention. Mais on peut dire, qu’en général après une intervention sur la valve mitrale, les patients récupèrent très rapidement car le cœur profite tout de suite du remplacement de la valve défectueuse.
Dans un premier temps après l’opération, le patient devra se reposer et ne pas dépasser ses limites. Pendant la phase de rééducation, ses efforts seront augmentés progressivement mais sans excéder ses capacités.

Dans le cadre de la rééducation, la plupart des patients se rétablissent très bien, les douleurs au niveau du thorax sont très rares à ce stade. Il faut considérer une période de 2-3 mois jusqu’à ce que le sternum se stabilise complètement, et 1 ans jusqu’à ce que l’os soit totalement guéri. Pendant les 2 premiers mois après l’incision du sternum, il est important d’éviter une possible surcharge au niveau du thorax, donc d’éviter de soulever des objets lourds et également, ne pas conduire en voiture.
La période de récupération diffère selon les individus et dépend en grande partie de l’état général du patient au moment de l’intervention chirurgicale. Si vous ressentez des douleurs au niveau du sternum, pendant ou après la période de rééducation, veuillez en informer rapidement votre médecin traitant pour élaborer un traitement antidouleur.
Chez la plupart des patients les bénéfices du remplacement de la valve mitrale se manifestent tôt, en particulier après une intervention TAVI le patient dit rapidement mieux se porter qu’avant son intervention.
Selon le type de valve implantée, l’administration de certains médicaments peut être nécessaire. Lors de l’implantation d’une valve mécanique, la prise de médicaments anticoagulants, comme Sintrom ou Marcumar, ainsi que les contrôles par analyses sanguines sont nécessaires à vie. Cette prise en charge se fera par collaboration étroite entre le cardiologue et le médecin de famille.
Lors de l’implantation d’une valve biologique ou lors d’une reconstruction, un traitement de 3 mois avec Aspirine suffira dans la plupart des cas. Quelques fois ce traitement sera complété par la prise de Sintrom pendant 3 mois. Quand la nouvelle valve sera bien en place, et qu’il n’y a pas d’autre indication pour un traitement par anticoagulants, les médicaments peuvent être arrêtés. La continuation du traitement médical sera assurée par le cardiologue ou le médecin de famille. Au moins une consultation annuelle chez le cardiologue, avec contrôle de la valve par échographie, est fortement recommandée.
Après chaque opération sur valve cardiaque il faudra faire attention aux risques d’une endocardite, c’est-à-dire, qu’avant chaque nouvelle intervention ou contrôle invasif, il faudra administrer un traitement prophylactique avec antibiotiques. On empêche ainsi une infection de la valve par des microbes qui peuvent entrer dans la circulation sanguine. Lors de votre sortie de l’hôpital, on vous donnera un « passeport de valve cardiaque », gardez le toujours avec vous et parlez-en à votre cardiologue, chirurgien ou médecin traitant avant toute intervention invasive.
Afin de pouvoir prendre les mesures nécessaires, parlez-en à votre médecin de famille ou à votre cardiologue avant chaque contrôle invasif ou intervention chirurgicale, et informer surtout le chirurgien, respectivement le médecin traitant, de votre antécédent de chirurgie cardiaque.
Sinon, après remplacement ou réparation de la valve mitrale, la vie peut continuer normalement. Les disciplines sportives habituelles peuvent être pratiquées et chez les patients jeunes, la reprise du travail se passe sans problèmes.
Que pouvez-vous faire pour empêcher une endocardite?
Maintenez une bonne hygiène buccale et prêter attention à votre cavité buccale et à l’état de vos dents.

Ceci prévient les lésions de la peau à l’intérieur de votre bouche et empêche ainsi l’entrée de microbes dans le circuit sanguin. Après implantation d’une valve cardiaque, une prophylaxie contre endocardite doit être appliquée avant toute intervention dentaire.
Lors de blessures mineures de la peau, désinfectez bien la plaie. Pour des blessures plus importantes, veuillez contacter votre médecin.
Comment adapter votre régime alimentaire?

Dans le cadre d’une alimentation équilibrée, vous pouvez manger et boire tout ce que vous désirez.
Cependant, il y a certains points à garder à l’esprit :
Si vous souffrez d’une maladie associées, comme le diabète ou un dysfonctionnement rénal, veillez à bien prendre vos médicaments et suivez les recommandations alimentaire de votre médecin.
Veuillez prêter attention à votre poids, un poids élevé met votre cœur à rude épreuve.
Evitez les aliments riches en vitamine K. Un taux élevé de vitamine K peut réduire l’effet de médicaments anticoagulants.
Nous vous recommandons de participer à une consultation sur la nutrition. Vous pouvez obtenir des renseignements auprès de votre chirurgien cardiaque, de notre diététicienne ou de notre équipe soignante.
Si aucune autre raison médicale ne le justifie, l’alcool peut être apprécié avec modération.
Le tabagisme doit absolument être évité.

Fumer favorise la formation de calcifications vasculaires, ce qui met en péril le succès de votre opération et votre santé à long terme. Consultez votre cardiologue / votre chirurgien cardiaque pour les programmes de sevrage tabagique proposés au Luxembourg.
Une intervention cardiaque entraîne des changements dans beaucoup de domaines de votre vie, auxquels vous et vos proches devrez vous habituer.
Rapidement après l’opération, vous vous porterez mieux physiquement. Cependant, certains patients, et en dépit des améliorations physiques, se sentent déprimés. Un très bon moyen de remédier à cette dépression postopératoire consiste à rechercher le dialogue avec d’autres patients concernés.

Vous aurez cette possibilité pendant votre séjour en rééducation ou lors de votre participation à un groupe sportif cardiaque. Grâce au dialogue avec d’autres patients et suite à l’amélioration de votre condition physique, ce sentiment de dépression passera dans la plupart des cas. Si ce sentiment persiste, une amélioration peut être apportée grâce à des entretiens avec des professionnels.
Sexualité
Quelques semaines après une opération cardiaque réussie, l’activité sexuelle est à nouveau possible. Avant de prendre des médicaments vasodilatateurs (par exemple: Viagra) consultez d’abord votre médecin.
Voyager
Trois mois après votre intervention chirurgicale, quand vous serez suffisamment rétabli, vous pourrez de nouveau voyager, même en avion. Avant de commencer un voyage, veuillez prêter attention aux points suivants :
Avant le départ, contactez votre médecin et parlez-lui de votre voyage.
Emmenez votre passeport cardiaque et votre lettre de sortie médicale.
Demander à votre médecin ou à votre pharmacien de vous donner un document (si possible en anglais) certifiant que vous avez besoin de prendre des médicaments. Vous pourrez ainsi les emmener dans vos bagages à main.
Renseignez vous sur la prise en charge médicale dans le pays visité.
Pensez à faire une assurance médicale de voyage qui vous rapatriera en cas de besoin.
Sinon, après remplacement ou réparation de la valve aortique, la vie peut continuer normalement. Les disciplines sportives habituelles peuvent être pratiquées.
Chez les patients jeunes, la reprise du travail se passe habituellement sans problèmes.
Presque tous les patients profitent d’une telle intervention et ont, à long terme, une plus grande qualité de vie, surtout s’ils présentaient des symptômes avant leur opération.

