Les vaisseaux coronariens sont les vaisseaux sanguins qui irriguent le cœur. Ils font circuler le sang dont le cœur a besoin pour oxygéner le muscle cardiaque (myocarde). Il existe deux grands vaisseaux coronariens, l’artère coronaire gauche dominante qui comprend le tronc commun (truncus communis), lequel se divise ensuite en rameau interventriculaire antérieur (ramus interventricularis anterior, RIVA) et en rameau circonflexe de l’artère coronaire gauche (ramus circumflexus arteriae coronariae sinistrae, RCX), et l’artère coronaire droite (RCA). Les artères coronaires reposent sur le cœur telles une couronne, d’où leur nom (corona en latin).
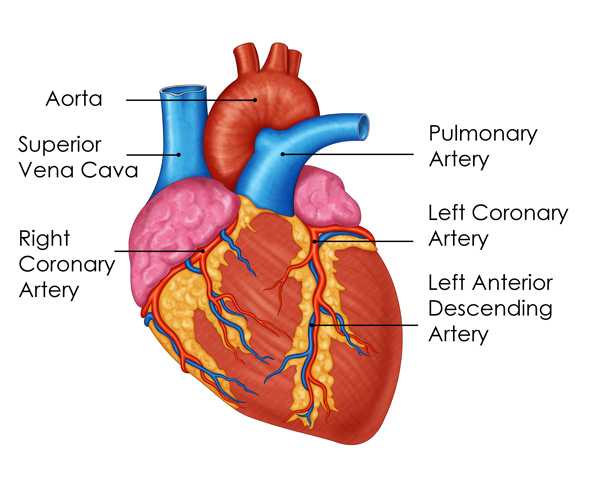
L’affection artériosclérotique des artères coronaires entraîne un épaississement de la paroi interne des vaisseaux. Potentiellement dû à des dépôts graisseux, des fibroses ou des calcifications, celui-ci obture la lumière du vaisseau et gêne ou interrompt le flux sanguin. Bien que les coronaires ne présentent qu’un diamètre de 3 mm en moyenne, la bonne circulation du sang et donc de l’oxygène est absolument vitale.
En conditions d’effort, l’angine de poitrine (angina pectoris) est un symptôme de troubles du flux sanguin vers le myocarde.
Dans certains cas, il arrive qu’un caillot de sang forme un amas, entraînant une obstruction aiguë de l’artère (également appelée occlusion).
Celle-ci provoque à son tour un infarctus au cours duquel les tissus du myocarde ne sont plus suffisamment alimentés en oxygène et en nutriments indispensables et peuvent se nécroser.
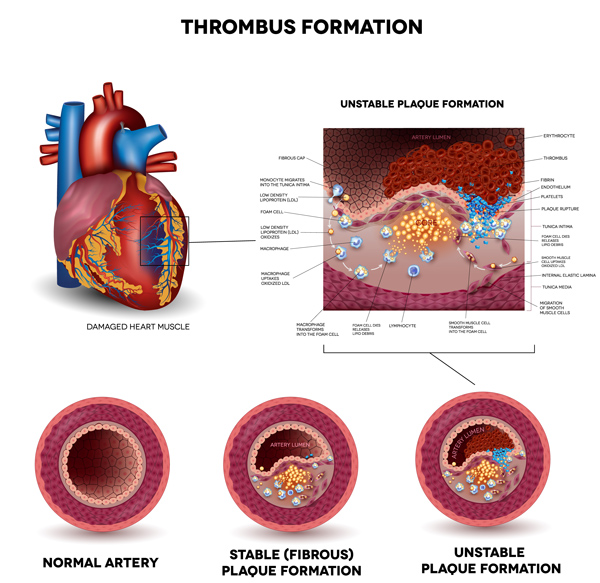
Des facteurs de risque, tels que l’hypertension artérielle, le diabète et l’hypercholestérolémie, peuvent mener aux modifications des artères coronaires mentionnées ci-dessus.
Une obstruction coronarienne est diagnostiquée au moyen d’une coronarographie. Quand la coronarographie doit-elle être menée ?
Il convient de distinguer deux situations bien différentes :
- L’examen est planifié sur demande du cardiologue traitant, car celui-ci soupçonne l’existence d’une ou de plusieurs sténoses. La coronarographie est le plus souvent pratiquée en tant que diagnostic complémentaire après une scintigraphie myocardique, un ECG d’effort et une échographie de stress. À l’issue des examens préliminaires cités, la coronarographie constitue une étape importante pour évaluer l’état des vaisseaux coronariens. Il est ensuite possible d’établir, sur cette base, le pronostic et de déterminer le meilleur traitement pour le patient. Selon le résultat de l’examen, des équipes pluridisciplinaires recherchent la meilleure stratégie possible entre un traitement médicamenteux, une angioplastie coronaire (dilatation des vaisseaux/stent) ou la nécessité d’un pontage aorto-coronarien.
- L’infarctus du myocarde, qu’il soit imminent ou existant, constitue une urgence vitale. Au moyen de la coronarographie, il est possible d’identifier rapidement le vaisseau touché et de le dilater de nouveau à l’aide d’un stent ou d’un pontage. Au cours des 15 dernières années, cette technique de traitement a considérablement amélioré le pronostic de patients présentant un infarctus du myocarde imminent ou existant.
Avec l’accord du cardiologue traitant et après avoir mené tous les examens préliminaires nécessaires, il est possible d’effectuer la coronarographie en ambulatoire. Le patient est convoqué une heure avant l’examen. Ses données personnelles sont contrôlées. Il reçoit des informations complémentaires sur l’examen et signe le formulaire de consentement après l’entretien avec le cardiologue interventionnel. En l’absence de sténose pertinente des vaisseaux coronariens, le patient peut regagner son domicile après environ trois heures. En présence de sténoses pertinentes et d’un traitement par stent vasculaire, le patient est en général hospitalisé pendant 24 heures.
Des examens d’urgence peuvent être menés à toute heure du jour ou de la nuit, 24 heures sur 24 et 365 jours par an. Pour ce faire, une équipe d’urgentistes spécialement formés est mise à disposition.
En moyenne, les examens pratiqués au sein de l’INCCI durent 30 minutes.
L’examen est effectué dans un « laboratoire de cathétérisme cardiaque ». Celui-ci est climatisé. La température est relativement fraîche. L’apparence et l’équipement du laboratoire sont très similaires à ceux d’une salle d’opération. Afin de mener à bien l’examen, le patient est couché sur le dos (en décubitus dorsal) sur une table d’examen radiologique. Après la désinfection du poignet, le patient est couvert de champs stériles jusque sous le menton. Le cardiologue et le personnel d’assistance revêtent des tabliers, des masques, des cagoules et des gants stériles.
Tout d’abord, un anesthésique local est injecté au niveau du point de ponction (le plus souvent au niveau du poignet ; dans de rares cas, à l’aine) à travers lequel le cathéter cardiaque sera par la suite introduit. L’administration de l’anesthésique local est similaire à une prise de sang. Le patient ne sent qu’une brève piqûre lors de l’insertion de l’aiguille.
Ensuite, une sonde à travers laquelle le produit de contraste sera par la suite injecté pour opacifier les vaisseaux coronariens est poussée, de façon indolore, du point de ponction vers les vaisseaux coronariens sous contrôle radiologique. Après administration du produit de contraste, plusieurs clichés radiologiques des vaisseaux coronariens sont pris au moyen d’un appareil à rayons X spécial installé au-dessus de la poitrine du patient. Les clichés sont pris en direct par un appareil photo et affichés à gauche du patient, sur un grand écran visible du cardiologue et du patient.
Selon le résultat de l’examen, une angioplastie coronaire (dilatation vasculaire, pose de stent) ou un pontage peut être effectué(e) immédiatement ou ultérieurement.
Quelles sont les mesures de précaution à prendre avant une coronarographie ?
L’indication de coronarographie programmée est déterminée par le cardiologue traitant après une analyse minutieuse des risques et des bénéfices, en tenant compte de la nature des symptômes, de leur localisation, de l’âge et des désirs personnels du patient.
Préalablement à l’examen, le patient est informé de tous les risques par son cardiologue traitant. Par ailleurs, le cardiologue interventionnel l’informe une nouvelle fois de la procédure programmée et des risques encourus.
Vous trouverez ci-dessous les principales mesures de précaution :
- Vous devriez être à jeun au moins six heures avant l’examen.
- Concertez-vous avec votre cardiologue pour déterminer si vous devez éventuellement arrêter de prendre certains de vos médicaments avant l’intervention. Peuvent notamment en faire partie les médicaments contre le diabète, tels que la metformine et les anticoagulants.
- Veuillez impérativement indiquer toute réaction allergique passée au produit de contraste. En pareils cas, il convient de mener un examen prophylactique des allergies aux produits de contraste.
- Vous ne devriez pas souffrir d’une infection ou de fièvre au moment de l’examen.
Veuillez vous munir de tous les documents importants, tels que vos antécédents médicaux, les coordonnées de votre cardiologue et les rapports faisant suite à une chirurgie cardiaque.
Quels sont les risques d’une coronarographie ?
La coronarographie est un examen invasif qui implique la ponction d’un vaisseau artériel, l’injection d’un produit de contraste radiologique et l’utilisation de rayons X chez un patient susceptible d’être atteint d’une pathologie coronarienne ou d’un syndrome coronarien aigu susceptibles, à eux seuls, d’être mortels. Les risques découlent d’une part du résultat de l’examen et, d’autre part, de la gravité de la pathologie coronarienne en elle-même. C’est la raison pour laquelle la coronarographie est uniquement indiquée s’il s’avère, lors de l’évaluation personnelle du patient, que le risque découlant de l’examen est inférieur au risque lié à l’affection.
Les risques majeurs au sujet desquels le patient doit être informé sont les suivants :
- Hémorragies secondaires au niveau du point de ponction avec hématome qui, dans de très rares cas, requièrent la réalisation d’une transfusion sanguine ou une intervention chirurgicale
- Réactions allergiques au produit de contraste, comme des pustules ou de l’urticaire
- Arythmies cardiaques durant l’examen, le plus souvent brèves et temporaires
- Dans de très rares cas (moins de 1 pour 1 000), une apoplexie peut se produire. Chez les patients de ce groupe, il convient de mener une analyse très différenciée des bénéfices et des risques.
- Cela concerne en particulier le groupe de patients âgés de plus de 80 ans en mauvais état vasculaire.
Le décès d’un patient des suites d’une coronarographie simple (sans stent) est une complication exceptionnelle. Les patients décédés à la suite d’une angioplastie coronaire présentaient, le plus souvent, une maladie coronarienne diffuse avec infarctus du myocarde et insuffisance cardiaque.
Le jour de l’examen et avant la signature du formulaire de consentement par le patient, le cardiologue interventionnel aborde une nouvelle fois tous les risques avec celui-ci.
Lorsqu’un traitement médicamenteux ne suffit plus, le vaisseau coronarien sténosé ou occlus peut être dilaté durant un cathétérisme cardiaque en pratiquant une angioplastie coronaire. Si nécessaire, il peut être éclissé au moyen d’un extenseur vasculaire (stent).
Dans le jargon médical, l’angioplastie des vaisseaux coronaires est également appelée angioplastie coronaire transluminale percutanée (PTCA).
En cas de rétrécissements marqués sur une longue section et si plusieurs vaisseaux sont touchés, un pontage peut être nécessaire. Au cours de cette intervention, les parties touchées sont pontées par voie chirurgicale à l’aide de vaisseaux sanguins de l’organisme (artères ou veines).
Angioplastie coronaire (PTCA)
Le principe de base de l’angioplastie coronaire (PTCA) est le suivant : les artères coronaires rétrécies sont dilatées au moyen d’un cathéter à ballonnet gonflable, afin de garantir la vascularisation suffisante du cœur en aval de la sténose. En règle générale, une prothèse grillagée métallique appelée stent est impactée dans l’artère, où elle éclisse le vaisseau de l’intérieur et évite sa refermeture.
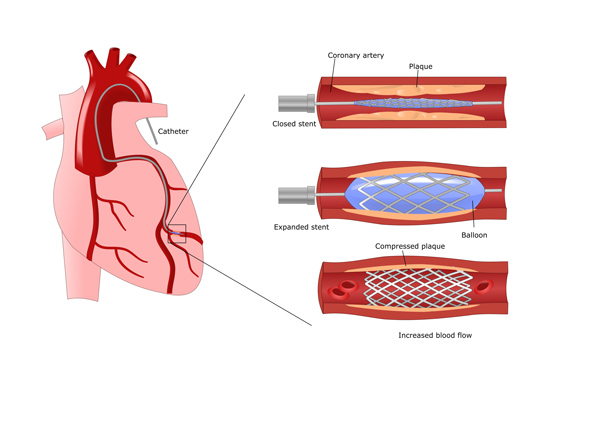
Souvent, les stents sont enduits de médicaments spécifiques pour éviter une excroissance de tissus dans le vaisseau coronaire traité et pour atténuer le risque de sténose récidivante.
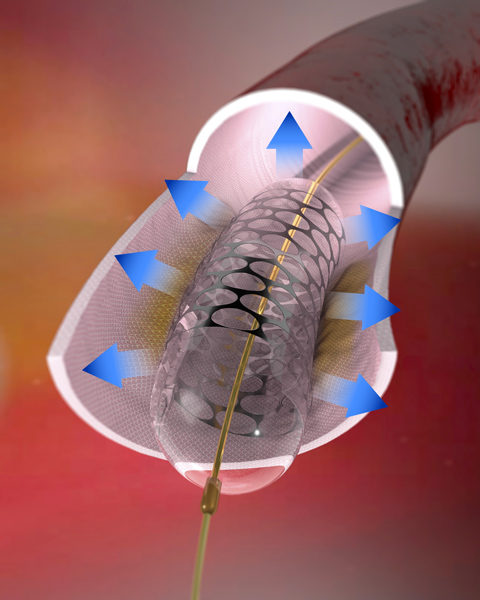
Pour remplacer le cathéter à ballonnet, un foret diamanté est parfois utilisé afin de déboucher un vaisseau coronaire obstrué (« ablation rotationnelle »).
Cette procédure a un avantage : elle combine le diagnostic et le traitement des sténoses de vaisseaux du cœur. Lors d’un cathétérisme, les artères coronaires sont ainsi tout d’abord remplies de produit de contraste avant d’être inspectées minutieusement par radioscopie (coronarographie). Les rétrécissements nécessitant un traitement peuvent ensuite être éliminés dans un deuxième temps, durant la même intervention.
Étapes du traitement :
- Le patient est couché sur la table de cathétérisme et recouvert d’un drap stérile.
- Après la désinfection et l’anesthésie locale, l’artère est ponctionnée à l’aide d’une aiguille.
- Un introducteur valvé est monté dans l’artère par le biais d’un cathéter guide.
- Un cathéter est poussé jusqu’au vaisseau coronarien.
- Le rétrécissement du vaisseau coronarien est franchi au moyen d’un cathéter guide.
- Un stent est amené dans le rétrécissement via le cathéter guide.
- Le stent est déployé par le ballonnet.
- Le cathéter et le guide sont retirés. La ponction est refermée par un pansement compressif ou par un système de sutures.
- Le patient est placé sous surveillance dans l’unité, avant d’être généralement autorisé à quitter l’Institut le lendemain.
Pontages
Les pontages font partie des interventions de routine et constituent l’opération à cœur ouvert la plus fréquemment pratiquée. Le pontage est effectué en présence de rétrécissements (sténoses) des artères coronaires à traiter et qu’il n’est pas possible de soigner au moyen de procédures interventionnelles (par ex., dilatation par ballonnet et pose de stent) sans risque ou uniquement avec un risque accru. Le premier pontage coronarien fructueux a été réalisé en 1964 par H. E. Garrett. Cette intervention chirurgicale, dont le principe n’a pas changé depuis, a naturellement connu bon nombre d’améliorations et d’ajustements. Le Luxembourg applique toutes les procédures modernes et bien établies de cette forme de chirurgie :
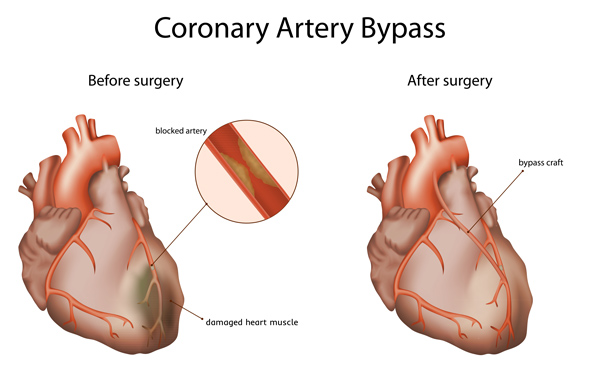
Chirurgie de pontage conventionnelle
Le pontage consiste à contourner les rétrécissements (sténoses) au niveau des vaisseaux coronariens (coronaires) au moyen de conduits biologiques, comme les artères de la paroi thoracique (a. thoracica interna, a. mammaria), les veines des cuisses ou des jambes (v. saphena magna) ou les artères brachiales (a. radialis). Les sutures vasculaires (anastomoses) sont établies en aval (partie distale) de la sténose coronarienne en termino-latéral ainsi que dans le cas de pontages veineux en termino-latéral. Les sténoses en elles-mêmes sont généralement conservées. En des termes plus simples, de nouveaux vaisseaux coronaires sont créés dans le cadre de cette procédure chirurgicale. Un pontage dure environ quatre heures et est réalisé sous anesthésie générale. Le plus souvent, le chirurgien effectue trois ou quatre pontages. Plus rarement, il en effectue un ou deux, ou cinq ou six.
Après l’intervention, vous êtes hospitalisé en soins intensifs pendant un à deux jours. Votre famille peut vous rendre visite le lendemain de l’opération.
Lorsque la revascularisation coronarienne est effectuée avec l’aide d’un appareil de circulation extracorporelle (CEC), on parle de pontage « on-pump » d’après la dénomination anglaise. Le chirurgien sectionne tout d’abord le sternum (sternotomie médiane). Afin de raccorder le patient à l’appareil de CEC, un tuyau de l’épaisseur d’un doigt est introduit dans l’aorte et dans l’oreillette cardiaque (atrium). Son système circulatoire est ainsi connecté à l’appareil de CEC. Le sang peut alors sortir du corps pour rejoindre l’appareil de CEC et, de là, être pompé jusqu’au corps.
L’appareil de CEC peut désormais assumer les fonctions des poumons et du cœur pendant une période limitée. Pendant ce temps, l’opérateur peut pratiquer les anastomoses coronariennes programmées à cœur arrêté.

Video :Pontage coronarien avec circulation extra-corporelle
Chirurgie de pontage minimalement invasive
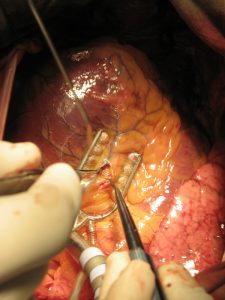
La procédure OPCAB (off-pump coronary artery bypass ou pontage aorto-coronarien à cœur battant) a été développée au milieu des années 1990 et est de plus en plus pratiquée, tant en Europe qu’aux États-Unis. Le Prof. Dr. Paul Sergeant, chirurgien cardiaque de Louvain (Belgique), a perfectionné cette technique chirurgicale au cours de cette période. Il a contribué à sa large acceptation et a personnellement formé les opérateurs OPCAB de notre clinique.
La technique est qualifiée de pontage « mini invasif », car l’opérateur renonce à utiliser un appareil de CEC et évite de manipuler l’aorte. À l’instar de la chirurgie de pontage conventionnelle, il faut d’abord sectionner le sternum. Après la mise à nu du cœur battant dans le péricarde, le chirurgien expose tout d’abord les vaisseaux coronariens touchés. La zone circonscrite au niveau de laquelle la suture vasculaire (anastomose) est effectuée est immobilisée à l’aide d’un stabilisateur. Ce dispositif se compose d’une éclisse en forme de U qui est dotée de quatre petites ventouses au niveau de ses deux branches. Le myocarde est aspiré jusqu’à l’éclisse sous pompage constant. Il est ainsi possible de travailler dans la zone circonscrite en toute tranquillité. Durant la suture des greffons sur les artères coronaires, ces dernières sont irriguées sans interruption par l’intermédiaire de fins tubes en plastique (« shunts »). Ces derniers sont retirés avant d’établir le raccord vasculaire. Lors de l’intervention OPCAB, l’intégralité du système coronaire peut être traitée au moyen de pontages.
Dans le cas d’une maladie coronarienne monovasculaire touchant la paroi antérieure du cœur, la technique peut aussi être appliquée de façon « mini invasive » en pratiquant une petite incision latérale entre les côtes (minimally invasive direct coronary artery bypass, MIDCAB).
Video :Pontage coronarien sans circulation extra-corporelle
Contrôle qualité dans la chirurgie de pontage
Depuis 2001 et pour tous les pontages, le Luxembourg effectue un contrôle peropératoire systématique de tous les pontages fraîchement posés à l’aide de la méthode de mesure du débit par détermination du temps de transit (Transit Time Flow Measurement, TTFM). Nous garantissons ainsi à tous nos patients une sécurité et une qualité opératoire maximales.
Traitement artériel complet
Dès que possible, nous privilégions la revascularisation artérielle, en particulier celle du système coronaire gauche. Cela signifie que nous utilisons exclusivement des artères du corps, c.-à-d. les artères de la paroi thoracique (a. thoracica interna, a. mammaria) ou les artères brachiales (a. radialis), en tant que greffons (vaisseaux de pontage).
L’artère mammaire interne gauche, qui est utilisée comme greffon pour l’artère coronaire gauche antérieure, a prouvé sa durabilité supérieure dans le cadre d’études. À long terme, elle ne présente quasiment pas d’artériosclérose. Près de 90 % des pontages sont encore ouverts, même après 10 ans. Par ailleurs, nous avons souvent recours à l’artère mammaire interne droite en l’absence de facteurs de risque (par ex., diabète sucré, diabète). En effet, celle-ci permet d’anastomoser la plupart des vaisseaux coronariens. L’artère radiale située dans l’avant-bras est, elle aussi, un greffon fréquemment utilisé. Dans le cadre de la ponction de l’artère radiale et afin d’éviter un manque d’approvisionnement artériel au niveau du bras, qui est irrigué par deux artères (a. radialis et a. ulnaris), nous menons tout d’abord un test (test d’Allen).
Prélèvement mini invasive de l’artère radiale
Cette procédure est pratiquée au Luxembourg depuis 2004. Avec l’aide d’un instrument endoscopique spécial, il est possible d’exposer l’intégralité de l’artère (env. 20 cm) et de la prélever en pratiquant deux petites incisions au niveau de l’avant-bras (2,5 et 1 cm). L’intervention occasionne moins de troubles, et le résultat cosmétique est excellent.
Préparation d’un greffon veineux de façon mini invasive
La préparation endoscopique constitue une procédure moins agressive que le greffon de pontage pour prélever des veines des jambes (vena saphena magna). Avec l’aide du même instrument endoscopique que celui utilisé pour prélever l’artère radiale, il est possible d’exposer une veine d’une longueur pouvant aller jusqu’à 65 cm et de la prélever en pratiquant deux ou trois petites incisions. Les avantages de cette méthode, à savoir des douleurs et des troubles de la cicatrisation moindres, sont particulièrement notables chez les patients souffrant d’un diabète sucré, de claudication intermittente (maladie occlusive artérielle périphérique, MAP) ou d’obésité.
Sur demande, le médecin traitant informera le contact que vous avez indiqué du déroulement de l’opération.
Que se passe-t-il après l’intervention ?
Vous vous réveillez aux soins intensifs.

En règle générale, vous êtes transféré dans l’unité intermédiaire deux jours après l’opération, puis dans l’unité normale quatre jours après celle-ci.
Après votre réveil en soins intensifs, vous avez encore un tube (sonde) dans la bouche qui vous aide à respirer. Celui-ci peut être désagréable et vous empêcher de parler. Dès que vous pourrez respirer seul, ce tube sera retiré, et vous pourrez de nouveau parler. N’ayez aucune crainte, notre personnel de soins se tient toujours à proximité.
Pendant un à deux jours après l’opération, il est nécessaire de pouvoir surveiller à tout moment des valeurs corporelles, telles que la tension artérielle, l’activité cardiaque, la température corporelle, la teneur en oxygène dans le corps (oxymètre pour doigt), ainsi que l’apport en liquides et leur élimination. C’est la raison pour laquelle vous êtes raccordé à divers appareils médicaux (moniteurs) et une sonde vésicale vous a été posée pendant l’intervention.
Au niveau du cou, nous vous avons posé un fin cathéter veineux à peine perceptible durant l’intervention. C’est grâce à ce cathéter que nous vous administrons vos médicaments pendant un à deux jours et que nous pouvons vous prélever le sang nécessaire sans douleur.
En général, la sonde vésicale et le cathéter veineux seront retirés après un à deux jours, et nous vous administrerons de nouveau vos médicaments sous forme de comprimés. Vous pourrez alors manger et boire comme vous le souhaitez.
Œdème pulmonaire
Pour éviter l’accumulation d’eau et soulager votre cœur, la quantité de boissons est limitée durant les premiers jours et sera déterminée par votre médecin traitant. Vos visiteurs et vous-même devez veiller à respecter cette quantité prescrite.

Les locaux de l’unité de soins intensifs sont relativement clairs. En raison des nombreux appareils médicaux qui y sont utilisés, vous percevez beaucoup de bruits inhabituels, comme des bips et des bourdonnements. N’ayez aucune crainte. En cas de doute, veuillez vous adresser directement à notre personnel de soins qui se tient à tout moment à votre entière disposition.
Dès votre séjour en soins intensifs, les mouvements et la mobilisation précoces constituent un élément indispensable de votre convalescence.
Nos physiothérapeutes et notre personnel de soins effectueront avec vous des exercices de mobilisation et de physiothérapie dès ces premiers instants.
Pour pouvoir participer activement à ces exercices, il est indispensable que vous ne ressentiez aucune douleur.
Veuillez informer immédiatement le personnel de soins si vous éprouvez des douleurs.
Après votre sortie de l’hôpital, vous devriez poursuivre la physiothérapie en ambulatoire ou dans le cadre d’une réhabilitation stationnaire.
Pour de plus amples informations sur votre séjour à l’hôpital, veuillez cliquer ici. Ihr Aufenthalt/Votre sejour
VIVRE APRÈS UNE ANGIOPLASTIE CORONAIRE ET UN PONTAGE
Traitement médicamenteux : à quoi devriez-vous faire attention ?
Veuillez prendre régulièrement les médicaments qui vous ont été prescrits en respectant les instructions du médecin, même si vous ne présentez aucun trouble, et ce, même durant les week-ends et les vacances. N’arrêtez aucun traitement sans en parler au préalable avec votre médecin. Si de nouveaux symptômes apparaissent ou si les symptômes existants s’aggravent, vous devriez immédiatement consulter un médecin.
Mode de vie : que puis-je faire pour prévenir une calcification vasculaire ?

L’artériosclérose, ou calcification des artères, est la cause principale des maladies cardiovasculaires comme la coronaropathie ou l’infarctus du myocarde. Grâce à des mesures préventives ciblées, celle-ci peut être évitée ou, tout du moins, considérablement ralentie.
Veuillez-vous faire régulièrement examiner par un médecin. Les principaux facteurs de risque pour l’infarctus du myocarde sont les taux de lipides élevés dans le sang, l’hypertension artérielle et le diabète. À un stade précoce, ils n’entraînent aucun trouble.
Arrêter de fumer

Arrêtez de fumer. La cigarette est l’un des principaux facteurs de risque de l’artériosclérose.
Mouvement

Veillez à faire régulièrement de l’exercice physique, dans la mesure du possible en plein air. La marche, la course, la randonnée, le vélo ou la natation sont autant de sports adaptés. Veuillez choisir une discipline qui vous procure réellement du plaisir. N’exagérez pas si vous ne pratiquiez aucun sport jusqu’à présent. Au préalable, veuillez faire examiner votre cœur et votre système circulatoire. Pour les patients atteints de maladies coronariennes, il existe des groupes de sport spécifiques.
Maîtrise du poids
Veuillez faire attention à votre poids. Si vous êtes en surpoids, vous devriez essayer de maigrir. Les études menées ces dernières années ont montré que le tour de taille joue un rôle plus important dans l’évaluation du risque d’infarctus que l’indice de masse corporelle jusqu’à présent utilisé. Chez les femmes, le tour de taille normal peut aller jusqu’à 80 cm ; chez les hommes, jusqu’à 94 cm.
Comment devriez-vous vous alimenter ?

Dans le cadre d’une alimentation saine, vous pouvez manger et boire tout ce dont vous avez l’habitude. Vous devriez cependant tenir compte de certains points :
- Si vous êtes atteint d’une comorbidité comme le diabète ou un trouble de la fonction rénale, veillez à prendre correctement vos médicaments et à respecter le régime et les quantités de boissons prescrits par votre médecin traitant.
- Veillez à votre poids corporel : en effet, une élévation de celui-ci pèse sur votre cœur.
- Veuillez renoncer aux aliments présentant une forte teneur en vitamine K. En effet, celle-ci peut avoir un impact négatif sur le fonctionnement de vos médicaments anticoagulants.
- Nous vous recommandons de participer à des consultations diététiques. Votre chirurgien cardiaque traitant, notre diététicienne et notre personnel dans l’unité de soins normaux vous fourniront des renseignements à cet égard.
- Si aucun autre motif ne s’y oppose, vous pouvez consommer de l’alcool avec modération.
- Vous devriez impérativement arrêter de fumer. La cigarette favorise la formation de calcifications vasculaires, lesquelles compromettent le succès de votre opération et le maintien de votre santé à long terme. Veuillez vous faire conseiller par votre chirurgien cardiaque/cardiologue quant aux programmes de sevrage tabagique disponibles au Luxembourg.
Essayez de réduire votre stress au quotidien :
Si vous faites régulièrement des heures supplémentaires, repensez vos habitudes de travail et trouvez des moyens sains pour éviter les tracas du quotidien.
Le training autogène, le yoga et la relaxation musculaire progressive sont quelques exemples de techniques pour combattre le stress et vous détendre. Nombreux sont les groupes de soutien, les universités populaires et les caisses de maladie qui proposent des cours dans ces disciplines.
Si vous souffrez de troubles et de conflits d’ordre psychique, parlez-en ouvertement avec votre médecin.
Dépression : risque accru de maladies cardiovasculaires
Ce n’est qu’au cours des dernières années que la recherche a mieux compris les corrélations entre la dépression et le système cardiovasculaire. On sait aujourd’hui qu’une dépression accroît le risque de survenue de maladies cardiovasculaires.
À l’inverse, une maladie cardiaque est susceptible de peser sur le mental. Par exemple, les patients atteints d’une insuffisance cardiaque aiguë peuvent souffrir de troubles de l’humeur.
Pontage
Outre les règles de conduite expliquées ci-dessus pour l’angioplastie, vous devriez respecter d’autres recommandations après un pontage.
Dans les premiers temps après l’opération, vous devriez vous ménager et ne pas dépasser une charge maximale. Au cours de la réhabilitation, les contraintes sont augmentées peu à peu, et les médecins veillent à ne pas dépasser la charge maximale. Dès cette phase, la plupart des patients se rétablissent de façon notable. Les douleurs au thorax sont alors très rares. Il s’écoule environ deux à trois mois avant que le sternum soit de nouveau totalement stable, et un an au total avant que les os ne se reforment complètement. Dans les deux premiers mois après le sectionnement du sternum, il convient d’éviter les contraintes sur le thorax, et donc de ne pas lever d’objets lourds ou de ne pas conduire. La phase de convalescence en elle-même est propre à chaque patient et dépend notamment de son état général au moment de l’opération. Durant ou après la réhabilitation, si vous souffrez de douleurs au niveau du sternum, informez-en dès que possible votre médecin traitant afin de définir un traitement individuel contre la douleur.
Sexualité
La reprise d’une activité sexuelle est possible quelques semaines après une opération cardiaque fructueuse. Vous devriez toutefois consulter votre médecin avant de prendre des substances vasodilatatrices telles que le Viagra.
Voyages
Trois mois après une opération cardiaque, votre capacité de charge devrait être suffisamment élevée pour vous permettre de voyager et de prendre de nouveau l’avion. Avant de partir, vous devriez cependant tenir compte de certains points :
- Veuillez contacter votre médecin traitant avant le départ pour discuter avec lui du voyage.
- Veuillez-vous munir de votre passeport cardiaque et de votre attestation de sortie de l’hôpital.
- Veuillez demander à votre médecin ou à votre pharmacien d’établir une attestation (en anglais de préférence) qui confirme que vous dépendez de vos médicaments et que vous devez les prendre avec vous dans votre bagage à main.
- Avant le voyage, renseignez-vous sur les soins médicaux sur place.
- Avant de partir, pensez également aux éventuelles assurances (rapatriement depuis l’étranger).



